"Love Handles" Insulin-produzierenden Zellen umgewandelt
Ein Körperteil, das viele Weg zu wünschen würde – ihre Fettpölsterchen – können verwandelte sie in lebensrettende Transplantation: Forscher neuprogrammiert Fettzellen von einer Person Taille in Zellen der Bauchspeicheldrüse in der Lage, das entscheidende Hormoninsulin zu produzieren.
Wenn weitere Tests zeigt, die die Zellen sicher sind zu implantieren in den Körper einer Person, und effektiv Insulin produzieren, sobald sie dort sind, könnten sie eines Tages verwendet werden zur Behandlung von Menschen mit Typ 1 oder Typ 2 Diabetes, sagen Experten.
In einer Petrischale überredet Forscher diese umprogrammierten Zellen der Bauchspeicheldrüsen, genannt Beta-Zellen, um reichlich das Hormoninsulin zu produzieren, die dem Körper Nahrung in Kraftstoff für Muskeln und Organe wie das Gehirn verwandeln hilft.
"Wir sind sehr zuversichtlich, dass wir am nächsten natürlichen Beta-Zellen, die Sie bekommen können sind," sagte Co-Studienautor Martin Fussenegger, einen Lichteffekt an der ETH Zürich, eine Wissenschaft und Technik Universität in der Schweiz. [Im Life-Science: es war einmal eine Stammzelle]
Blutzuckerregulation
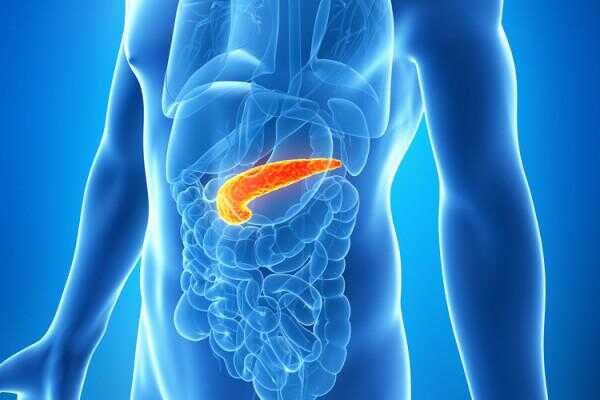
Normalerweise, wenn Nahrung aufgespalten wird, der Glukose (oder Zucker) im Blut steigt, und Reaktion, die Zellen der Bauchspeicheldrüse Insulin produzieren und veröffentlichen Sie es in die Blutbahn. Insulin bindet dann an Rezeptoren auf Zellen im ganzen Körper, im wesentlichen entriegeln sie und wodurch Körperzellen Glukose aus dem Blut aufnehmen und zur Energiegewinnung zu verwenden.
Aber das Immunsystem Fehler bei Menschen mit Typ-1-Diabetes, die Insulin-produzierenden Betazellen in der Bauchspeicheldrüse für fremde Eindringlinge und oft früh im Leben, es systematisch zerstört sie alle. Menschen mit Typ 1 Diabetes brauchen lebenslange Spritzen von Insulin zu überleben.
Bei Patienten mit Typ-2-Diabetes weiterhin, dass die Bauchspeicheldrüse Insulin zu produzieren, aber die Insulin-Rezeptoren auf Zellen des Körpers wachsen unförmig und nicht mehr Insulin als auch binden, d. h. die Zellen Insulin-Resistenz zu entwickeln und nicht Zucker effizient aufnehmen. Bis zu einem Punkt kann die Bauchspeicheldrüse dies zu kompensieren durch massenweise mehr Insulin Insulin-Resistenz zu kompensieren. Aber an einem gewissen Punkt die Bauchspeicheldrüse einfach nicht mithalten mit der körpereigenen Insulinbedarf und Menschen Typ-2-Diabetes zu entwickeln.
Seit Jahrzehnten versuchten Forscher finden Wege zur Behandlung von Menschen mit Typ 1 Diabetes durch Implantation von Zellen der Bauchspeicheldrüse von Menschen, die gestorben war. Allerdings gibt es ein Mangel an Zellen der Bauchspeicheldrüse zur Transplantation, und Menschen, die diese Transplantate erhalten starke Immune System unterdrücken Medikamente zu verhindern, dass den Körper Ablehnung des fremden Gewebes nehmen musste.
Stammzell-Reprogrammierung
Um dieses Hindernis zu umgehen, haben einige Forscher auf der Suche nach Möglichkeiten, um einer Person umprogrammieren konzentriert eigene Zellen pankreatische Betazellen werden. Zum Beispiel stellte sich Anfang dieses Jahres Forscher Hautzellen in Insulin-produzierenden Beta-Zellen.
Der erste Schritt in diese Linie der Forschung ist es, Zellen eines Patienten zu nehmen und die Uhr zurückdrehen, so dass sie Stammzellen sind, was bedeutet, dass sie in vielen verschiedenen Zelltypen zu verwandeln. Forscher müssen dann die Zellen pankreatische Betazellen durch einen Prozess namens Differenzierung zu überzeugen. [Wie Stammzellen Klonen funktioniert: Infografik]
In früheren arbeiten Forscher "warf alle Arten von Chemikalien und Faktoren auf sie zu machen, zu unterscheiden, und das war Art von Versuch und Irrtum," Fussenegger erzählt Live Science.
Die Zellen, die führte ähnlich gehandelt, aber nicht genau wie, normalen menschlichen pankreatischen Betazellen. Zum Beispiel sagte die Zellen nicht so viel Insulin wie normale Zellen als Reaktion auf steigende Blutzuckerspiegel produziert, Fussenegger.
Mehr genaue Repliken
Um bessere Repliken von Beta-Zellen zu produzieren, nahm Fussenegger und seine Kollegen einen genaueren Blick auf streng choreografierten Aufstieg und Fall der chemischen Signale, die dazu führen, dass Stammzellen reife Beta-Zellen werden während der normalen Embryonalentwicklung. Dann das Team erstellt ein genetisches Programm, diese chemische Signale zum richtigen Zeitpunkt zu produzieren, und das Programm in ein Virus eingefügt.
Als nächstes sie Fett von einer 50-Jahr-alte Frau geerntet und die Fettzellen in Stammzellen umgewandelt. Dann sie ihr genetische Programm eingefügt, und überredet die Zellen um Beta-Zellen zu werden. Sobald die Zellen Reifen waren, die virale DNA allmählich durch normale Zellprozesse entfernt wurde, so dass keine zusätzliche Erbmaterial in den Zellen zurückgelassen wurde, sagte Fussenegger.
In einer Petrischale Verhalten der Zellen viel mehr wie echte pankreatischen Betazellen als frühere reprogrammierten Stammzellen hatten, berichten die Forscher in der Zeitschrift Nature Communications (April 11) Montag.
"Die Glukose Reaktionsfähigkeit dieser Beta-Zellen, die das Markenzeichen der Betazellen, war praktisch identisch mit menschlicher Inselzellen, die für eine Transplantation verwendet werden," sagte Fussenegger.
Langer Weg zur Heilung
Der nächste Schritt wird sein, ein geeignetes Tieres Modell zu sehen, ob die Zellen synchron bei Tieren arbeiten zu finden.
Für Menschen mit Typ 1 Diabetes müssten diese Zellen in einem Schutzschild, wie ein Gel, gekapselt werden, so dass das Immunsystem nicht zerstören. Für Menschen mit Typ-2-Diabetes die Zellen könnten implantiert werden, wie Steigerung der Insulin-Produktion ist, und das wichtigste Symptom ihrer Krankheit zu eliminieren, sagte Fussenegger.
Die neue Technik ist eine ""Star Trek"Raumschiff Enterprise Art der Sache: Designer Gene, Designer Zellen, synthetische Schalter," sagte Dr. Joel Habener, ein Arzt und molekulare Endokrinologe an der Harvard University, die nicht an der Studie beteiligt war. " Es ist ziemlich genial, glaube ich."
Die Zellen, die die Forscher gemacht haben eine beeindruckende Arbeit der Produktion von Insulin als Reaktion auf Glukose oder Zucker-Konzentrationen, genauso wie normale Betazellen zu tun, sagte Habener.
Aber hinzugefügt die Zellen noch geprüft werden, bei Tieren wie Mäusen, um sicherzustellen, dass sie sicher sind, müssen Habener. Dann sagte die Zellen in fünf bis 10 Jahren bei menschlichen Patienten getestet werden konnte, Fussenegger.
Folgen Sie Tia Ghose auf Twitter und Google + . Folgen Sie Leben-Wissenschaft @livescience , Facebook & Google + .